Elaborado por Joana Vieira
“Estarmos bem adaptados a uma sociedade profundamente doente não é nenhum indicador de saúde.”
Krishnamurti
O objetivo deste artigo é analisar as desigualdades na saúde na sua pluralidade e multidimensionalidade, tendo em conta o seu carácter global, através de uma análise comparativa entre seis países – EUA, Japão, Cuba, China, Brasil, Suécia e Portugal – relativamente aos indicadores de saúde da população presentes no Relatório de Desenvolvimento Humano (RDH, 2014) – o Rendimento Nacional Bruto per capita (RDH, 2014), as desigualdades de rendimento interno segundo o Coeficiente de Gini (World Bank, 2010-2013) e a despesa em saúde pública e privada, % do PIB (Word Bank, 2015). Os indicadores de saúde analisados são a esperança média de vida à nascença, a taxa de mortalidade infantil (por mil nados-vivos), o número de médicos (por mil pessoas) e a cobertura pré-natal (%)
Pretende-se em primeiro caraterizar o sistema de saúde de cada país e comparar de forma descritiva os indicadores; em segundo, verificar a relação entre os indicadores económicos e os indicadores do estado de saúde da população, partindo do princípio de que os primeiros determinam os segundos indicadores e tendo como base de estudo os pressupostos e resultados da extensa investigação de Wilkinson e Pickett (2010).
Em “O Espírito da Desigualdade. Por Que Razão as Sociedades Mais Igualitárias Funcionam Quase Sempre Melhor” (Wilkinson e Pickett, 2010) os autores demonstram que as desigualdades de rendimentos mais elevadas observadas entre países da OCDE influenciam negativamente a esperança de vida, a mortalidade infantil e a incidência de doenças, ou seja, quanto mais díspares as diferenças internas de rendimentos, menor a esperança média de vida, maior a mortalidade infantil e a incidência de doenças.
- Comparação entre sistemas de saúde: o estado de saúde das populações e as condições de acesso aos cuidados de saúde

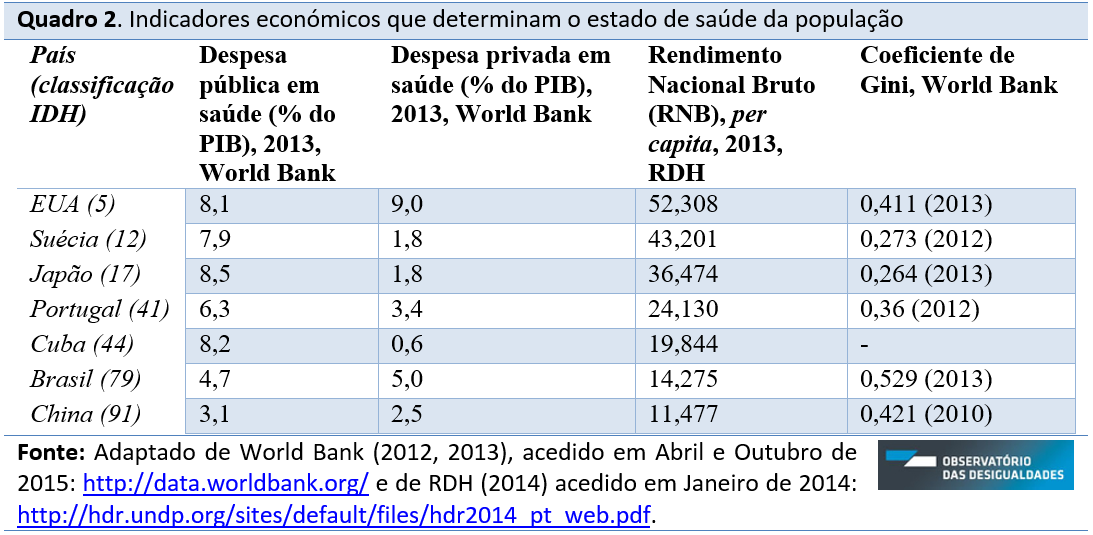
Os EUA ocupam a quinta posição de classificação do IDH, com uma população de 316,1 milhões (2013), país com o maior RNB per capita do conjunto de países estudados (52,308 mil dólares). Este país faz parte do conjunto de países com maiores níveis de desigualdades económicas atualmente, com um coeficiente de gini de 0,411 em 2013 (World Bank).
O sistema de saúde nos EUA é privado e regulado pelo mercado. O financiamento é individual para a maior parte da população – o serviço prestado é pago quando consumido ou através de co-pagamento das seguradoras, prestadores privados que visam a obtenção de lucro. Os seguros de financiamento público são dirigidos a empregados do setor público e incluem programas como o Medicare, Medicaid, Children’s Health Insurance Program e Veterans Health Administration. A partir de 2010 surgiu o programa ObamaCare, com o objetivo de regular os seguros de saúde e reduzir a exposição dos indivíduos ao mercado, ao criar p.e. a impossibilidade de rescisão unilateral do contrato por parte das seguradoras e ao tornar obrigatório os seguros individuais, a expansão da cobertura dos seguros públicos e privados, bem como a cobrança de impostos para a saúde.
Coloca-se a hipótese deste sistema de saúde incentivar o consumo de serviços e cuidados de saúde, o que não é sinónimo de melhor qualidade na saúde (Wilkinson e Pickett, 2010). A comprovar, no ano de 2013 os EUA foi o país com maior percentagem de despesa privada em saúde em relação ao PIB (9,0%), no conjunto de países estudados. Segue-se o Brasil (5,0%), Portugal (3,4%), China (2,5%), Suécia e Japão (1,8%) e Cuba (0,6%).
Com lógicas de financiamento diferentes, público na Suécia e misto no Japão, relativamente à esperança média de vida à nascença, no ano de 2013, é o Japão que apresenta melhores resultados (83,6 anos), seguido da Suécia (81,8 anos). Segue-se Portugal com uma esperança média de vida de 79,9 anos, Cuba com 79,3 anos, só depois os EUA com 78,9 anos e com valores menores a China (75,3 anos) e o Brasil (73,9 anos). À semelhança do indicador anterior (com excepção de Cuba e EUA) a taxa de mortalidade infantil (por mil nados-vivos) é menor na Suécia e no Japão, 7 mortes por cada mil nados-vivos, 5 nos EUA e Portugal, 10 em Cuba, 26 na China e 27 no Brasil.
A Suécia, com uma população de 9,593 milhões de habitantes, ocupa o 12º lugar do ranking IDH, com um RNB per capita de 43,201 mil dólares. O sistema de saúde na Suécia é público e regulado pelo Estado, inspirado no modelo de Beveridge – sistema “universal, geral e gratuito”. O financiamento é obrigatório através da cobrança de impostos, no entanto os prestadores privados também existem.
O Japão, com uma população de 127,3 milhões (2013), ocupa a 17ª posição do ranking IDH, e com um RNB per capita de 36,474 dólares. No pós-segunda Guerra Mundial, a democracia e a redistribuição da riqueza contribuíram para uma economia igualitária e melhorias no estado de saúde da população (Wilkinson e Pickett, 2010). O sistema de saúde no Japão é misto (público e privado) – seguros sociais Employment-based Health Insurance e Residence-based Health Insurance, dirigido a trabalhadores por conta própria e a estudantes, respetivamente. Os cuidados de saúde são extendidos a toda a população – caráter universal – sendo que aqueles que beneficiam de seguros de trabalho pagam impostos fixados pelo governo e aqueles que não têm seguro podem beneficiar do seguro de saúde nacional.
Cuba destaca-se com cerca de 67 médicos por mil pessoas, indicador medido entre 2003-2012. Segue-se a Suécia, com cerca de 38 médicos, os EUA com 24, o Japão com 21, o Brasil com 17 e a China com 14. Não há dados para Portugal.
Cuba, com uma população de 10,46 milhões milhões de habitantes, ocupa o 44º lugar do ranking IDH, com um RNB per capita de 19,844 mil dólares. O sistema de saúde em Cuba é estritamente público e o Estado assume a responsabilidade fiscal e administrativa dos cuidados de saúde de todos os cidadãos. Apesar de ser o segundo país com RNB mais baixo no conjunto de países, Cuba destaca-se também pela elevada despesa pública em saúde, 8,2% do PIB, apenas ultrapassada pelo Japão (8,5%). Seguem-se os EUA (8,1%), a Suécia (7,9%), Portugal (6,3%), Brasil (4,7%) e China (3,1%).
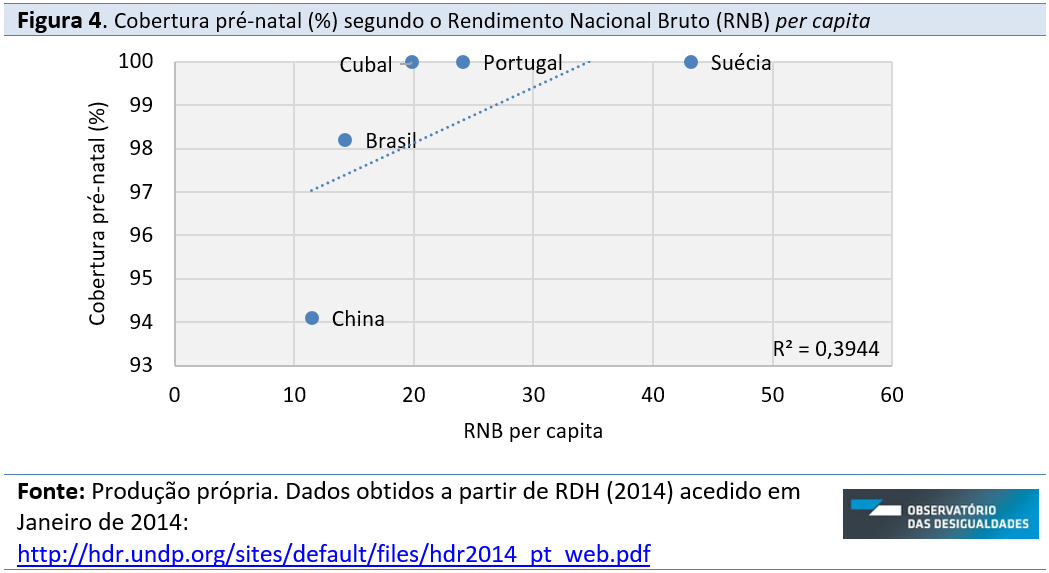
Em Portugal, na Suécia e em Cuba a cobertura pré-natal é assegurada pelo sistema de saúde na totalidade (100%), entre 2008-2012. Não há dados para o Japão e para os EUA. No Brasil a cobertura é quase total (98,2%) e na China a cobertura é de 94,1%.
Portugal, com uma população de 10,46 milhões milhões de habitantes, ocupa o 41º lugar do ranking IDH, com um RNB per capita de 24,130 mil dólares. O sistema de saúde em Portugal tem três subsistemas – o SNS, o setor privado de seguros, dedicado a algumas profissões e ocupações (25% da população) e o setor privado (17% da população) (Serapioni e Matos, 2014: 203).
O Brasil, com uma população de 200,4 milhões (2013), ocupa o 79º lugar do ranking IDH, com um RNB per capita de 14,275 mil dólares. É considerado um país emergente pelo forte crescimento económico. Ao contrário dos EUA, as desigualdades de rendimento no Brasil tendem a diminuir (Costa, 2012), embora o coeficiente de gini em 2013 seja mais elevado (0,529) comparativamente aos EUA. O sistema de saúde no Brasil é constituído por dois subsistemas, o sistema público – o Sistema Único de Saúde (SUS) – e privado, o Sistema Supletivo de Assistência Médica (SSAM). O SUS tem como princípios a universalidade no acesso, a igualdade no tratamento e a equidade na distribuição dos recursos.
A China, com uma população de 1,357 mil milhões (2013), ocupa o 79º lugar do ranking IDH, com um RNB per capita de 11,477 mil dólares. É também considerado um país emergente pelo forte crescimento económico, “o qual o colocou nos primeiros lugares do produto económico mundial” (Costa, 2012: 144). Apesar da atenuação das desigualdades de rendimento no ranking internacional, verificou-se o aumento das desigualdades de rendimentos internas (Costa, 2012), a comprovar um coeficiente de gini de 0,421 no ano 2010, o segundo mais elevado no conjunto de países estudados. O país mais desigual é o Brasil, em terceiro os EUA, em quarto Portugal (0,36 em 2012). Já a Suécia com 0,273 em 2012 e o Japão com 0,264 em 2013 são os menos desiguais no conjunto de países estudados.
O sistema de saúde na China é maioritariamente público, com pouca expressão do setor privado. Baseado em dois sub-sistemas principais – os seguros de trabalho e os seguros dos trabalhadores do governo, que excluem a população dos setores rurais. As atuais reformas incluem a extensão do acesso aos cuidados de saúde a todas as regiões, seguindo a lógica da universalidade.
- A relação entre os indicadores do estado de saúde da população e os indicadores económicos
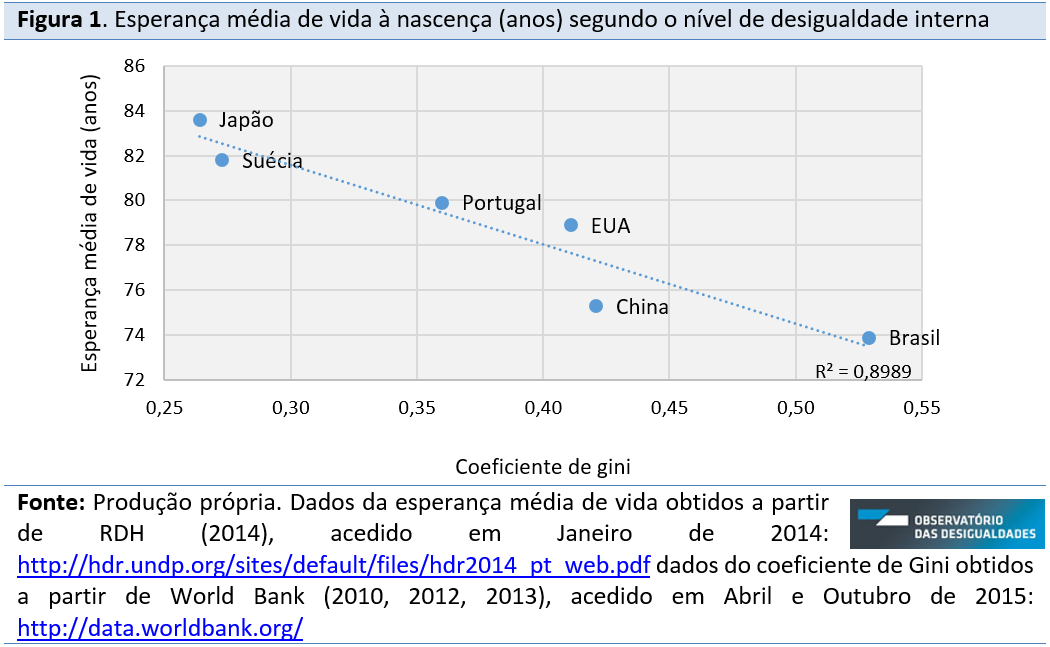
O nível de desigualdade interna, segundo o coeficiente de gini, explica em 94% (R2=0,941) a variação da esperança média de vida. A intensidade da correlação entre as duas varáveis é muito alta[i] (R=0,97). Embora a amostra seja pouco representativa, os resultados apresentados corroboram os resultados do estudo de Wilkinson e Pickett (2010). Assim, quanto menor a desigualdade de rendimentos, maior a esperança média de vida, caso do Japão e Suécia; inversamente, quanto maior a desigualdade de rendimentos, menor a esperança média de vida, caso do Brasil e da China.

O nível de desigualdade interna, segundo o coeficiente de gini, explica em 65% (R2=0,6549) a variação da taxa de mortalidade infantil. A intensidade da correlação entre as duas varáveis é altai (R=0,81). À semelhança dos resultados sobre a esperança média de vida à nascença, os resultados apresentados sobre a taxa de mortalidade infantil, considerados indicadores-chave sobre o estado de saúde das populações, corroboram os resultados do do estudo de Wilkinson e Pickett (2010). Neste caso, quanto menor a desigualdade de rendimentos, menor a taxa de mortalidade infantil, caso do Japão e Suécia; inversamente, quanto maior a desigualdade de rendimentos, maior a taxa de mortalidade infantil caso do Brasil e da China.
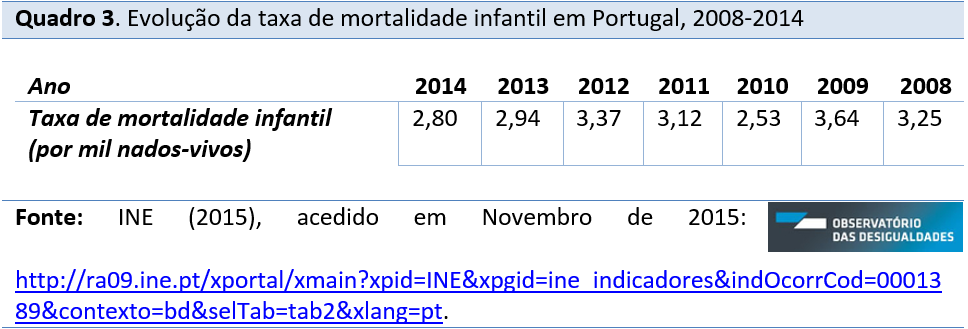
Em Portugal, segundo os dados do INE, como podemos verificar na tabela 3, entre 2008 e 2009 houve um aumento da taxa de mortalidade infantil (por mil nados-vivos) de 3,25 para 3,64; no ano de 2010 diminui para 2,64, tendo vindo a aumentar consecutivamente nos anos 2011 e 2012; nos anos seguintes, em 2013 e 2014 a taxa diminuiu, 2,94 e 2,80 respetivamente, mas sem alcançar o valor mais baixo registado (2,53 em 2010). Coloca-se a hipótese do impacto das reformas impostas pelo Memorando de Entendimento com a Troika em 2011 sobre este indicador nos anos 2011 e 2012.
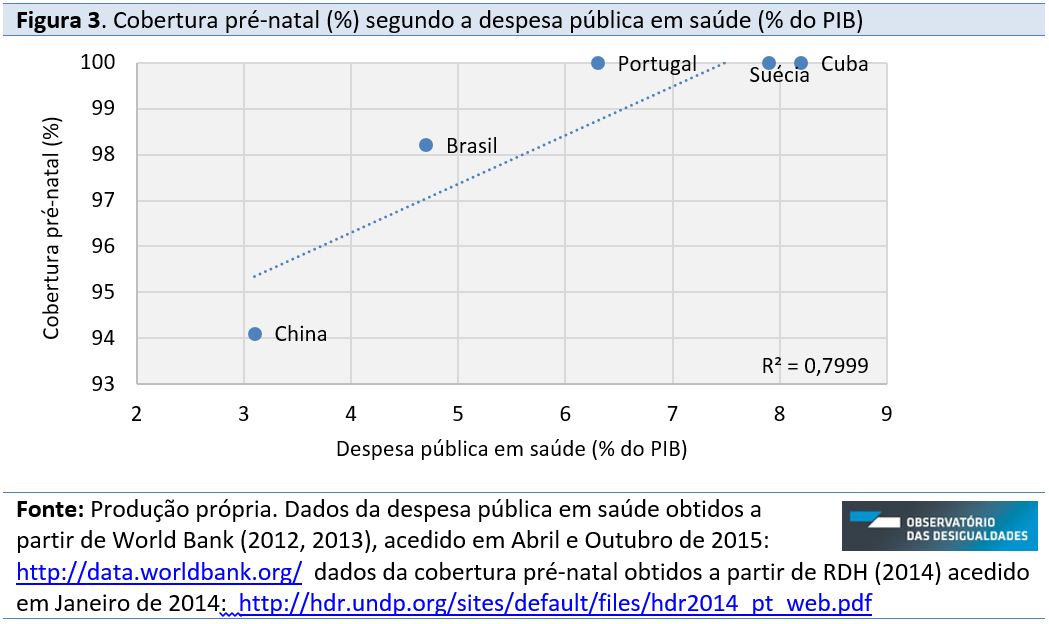
A despesa pública em saúde (% do PIB) explica em 80% (R2=0,7999) a variação da cobertura pré-natal (%). A intensidade da correlação entre as duas varáveis é altai (R=0,89). Verifica-se que quanto menor a despesa pública, menor a cobertura pré-natal, caso da China e do Brasil, e quanto maior a despesa pública, maior a cobertura pré-natal, de 100% em Cuba, Portugal e Suécia. No conjunto de países estudados, a totalidade da cobertura pré-natal é possível a partir de uma despesa pública de 6,3% (caso de Portugal).
Já o RNB per capita explica em 39% (R2=0,3944) a variação da cobertura pré-natal. A intensidade da correlação entre as duas varáveis é moderadai (R=0,63). Assim, quanto menor o RNB per capita, menor a cobertura pré-natal, caso da China e do Brasil; inversamente, quanto maior o RNB per capita, maior a cobertura pré-natal, caso de Cuba, Portugal e Suécia. Novamente, de realçar o caso de Cuba que, apesar de ser o terceiro menor RNB per capita no conjunto de países estudados, é o segundo país com maior despesa pública em saúde (ultrapassado apenas pelo Japão) e que garante a totalidade da cobertura pré-natal (100%).
- Considerações finais
Este conjunto de países foi escolhido estrategicamente por i) apresentarem lógicas de financiamento diferentes quanto aos sistemas de saúde, maioritariamente público em Cuba, Suécia e China, misto em Portugal, Brasil e Japão e maioritariamente privado nos EUA; ii) por particularidades económicas, ao nível do forte crescimento económico e acentuação das desigualdades internas, caso da China e dos EUA e atenuação das mesmas no caso do Brasil; iii) por particularidades históricas, a herança da redistribuição de rendimentos no pós-segunda Guerra Mundial no caso do Japão que, atualmente, representa o país menos desigual no conjunto de países estudados; por fim, iv) por particularidades políticas, o Estado-Providência Social-democrata na Suécia, o Estado-Providência da Europa do Sul em Portugal e o Regime Comunista em Cuba.
Embora a amostra seja pouco representativa neste estudo, os resultados de correlação obtidos entre os indicadores de esperança média de vida e taxa de mortalidade infantil em relação ao nível de desiguldade interna (coeficiente de gini) corroboram os resultados do estudo de Wilkinson e Pickett (2010); por conseguinte, quanto maior o nível de desigualdade interna, menor a esperança média de vida e maior a taxa de mortalidade infantil. Japão e Suécia apresentam os melhores resultados enquanto Brasil e China se encontram no extremo oposto quanto a estes indicadores.
O caso dos EUA é polémico e controverso – apesar da despesa privada em saúde (% do PIB) ser a maior no conjunto dos países estudados e de ser o país com a maior despesa em saúde por pessoa, cerca de 6 mil dólares, no conjunto dos países da OCDE (Wilkinson e Pickett, 2010), o país tem uma esperança média de vida cinco anos inferior ao Japão e dois anos inferior à Suécia. Deste modo, duvida-se que a despesa em cuidados de saúde e a existência de equipamentos de alta tecnologia seja efetivamente decisiva no melhor estado de saúde das populações e na garantia de equidade no acesso aos cuidados de saúde. De fato os EUA é dos países mais desiguais do mundo (coeficiente de gini=0,411) e este revelou-se um indicador-chave na divisão entre as sociedades menos saudáveis e mais saudáveis.
No prisma oposto ao nível do financiamento dos cuidados de saúde – Cuba, apesar de ser o segundo país com RNB per capita mais baixo no conjunto de países estudados, é o segundo país com maior despesa pública em saúde. O sistema de saúde em Cuba é estritamente público, a cobertura pré-natal é de 100% e é o país com mais médicos por mil habitantes (cerca de 67). Em concordância com o raciocínio descritivo, os resultados de correlação da cobertura pré-natal demonstram maior intensidade de relação com a despesa pública em saúde (R=0,89) do que com o RNB per capita (R=0,63).
Relativamente à taxa de mortalidade infantil em Portugal (tabela 3), perante a variação dos dados entre 2008-2014, coloca-se a hipótese do impacto das reformas impostas pelo Memorando de Entendimento com a Troika em 2011 sobre a mesma taxa nos anos 2011 e 2012. Identificam-se mudanças ao nível económico-financeiro – o aumento do desemprego e elevada tributação nos salários e pensões, que atingiu a população portuguesa, conduzindo a uma degradação das condições de vida – e mudanças ao nível do sistema de saúde – o aumento das taxas moderadoras[2] no SNS, ampliando a barreira no acesso aos cuidados de saúde e a degradação do estado de saúde da população, neste caso específico da população infantil. Estes fenómenos constituem hipóteses que podem vir a justificar o aumento da taxa de mortalidade infantil nestes anos. Assim, dada a relevância deste fenómeno, propõe-se um aprofundamento do estudo desta variação dos dados futuramente, no âmbito das desigualdades na saúde e a sua articulação com as áreas da família e da educação – p.e. o fenómeno da pobreza infantil (ou familiar) e o sucesso escolar de crianças com saúde vulnerável ou em risco – considerando o estudo da interseção das desigualdades sociais.
_______________________________________________
Referências bibliográficas
Banco Mundial (2015), disponível em http://data.worldbank.org/, consultado a 30/10/2015
Carapinheiro, Graça (2014), “Territórios, Direitos e Justiça na Saúde”, I Seminário Internacional Territórios Sustentáveis e Saudáveis, Porto, 28 a 30 de Abril de 2014.
Cohen, L and Holliday, M. (1982), Statistics for Social Scientist, London, Harper & Row.
Costa, António Firmino (2012b), Desigualdades Sociais Contemporâneas, Lisboa, Mundos Sociais.
Daniels, N. (1985), “Is health care special”, In Just Health Care: studies in philosophy and Health Policy, Cambridge: Cambridge University Press, cap 1, pp. 1 – 17
INE (2015), Taxa de mortalidade infantil (por mil nados-vivos), disponível em http://ra09.ine.pt/xportal/xmain?xpid=INE&xpgid=ine_indicadores&indOcorrCod=0001389&contexto=bd&selTab=tab2&xlang=pt, consultado a 16/11/2015
Serapioni, M & Matos, AR (2014), “Os lugares da participação nos sistemas de saúde em países Sul Europeus”, Praxis Sociológica, 18, pp. 197 – 214.
Shaw, Mary, Bruna Galobardes, Debbie A. Lawlor, John Lynch, Ben Wheeler, and George Davey Smith (2007), “Measures of inequality”, in The Handbook of Inequality and Socioeconomic Position. Concepts and Measures, Bristol, The Policy Press, pp. 151-195.
Therborn, Göran (2006), “Meaning, mechanisms, patterns, and forces: an introduction”, in Göran Therborn (ed.), Inequalities of the World. New Theoretical Frameworks, Multiple Empirical Approaches, London, Verso, pp. 1-58.
UNDP (2014), Relatório de Desenvolvimento Humano 2014
___________________________________________
[1] Socióloga e Mestranda de Sociologia no ISCTE-IUL. Estagia no Hospital Prof. Dr. Fernando Fonseca e desenvolve a sua dissertação de mestrado na área da doença mental. Áreas de interesse: Sociologia da Saúde, Sociologia do Género, Epistemologia, Análise de Dados e Estatística.
[2] Consultar Conta Satélite (INE, 2013).
[i] Interpretação da intensidade da correlação segundo Cohen & Holliday (1982)
Como citar este estudo:
Vieira, Joana (2015), “Saúde e Doença: (re)produção de geografias injustas”, Observatório das Desigualdades, ISCTE-IUL, CIES-IUL.


